Tratamiento del cáncer de esófago
¿En qué consiste el cáncer de esófago?
El cáncer de esófago se produce cuando se desarrollan células cancerosas en el esófago, una estructura larga con forma de tubo que conecta la garganta y el estómago. El esófago, que transporta hacia el estómago la comida ingerida , es parte del aparato digestivo superior. La pared del esófago consta de varias capas de tejido.
Hay dos tipos principales de cáncer de esófago:
- El carcinoma de células escamosas, un cáncer que se desarrolla en las células delgadas y planas (denominadas escamosas) que constituyen el revestimiento interior del esófago.
- El adenocarcinoma, un cáncer que se desarrolla en las células glandulares del recubrimiento del esófago.
Es posible que en las primeras etapas del cáncer de esófago no se presenten síntomas. En los cánceres más avanzados, los síntomas pueden incluir:
- dificultad o dolor al tragar
- pérdida de peso
- dolor al tragar o en el pecho
- tos y regurgitación
- ronquera
- vómito con sangre
- heces alquitranadas, o sangre en las heces
- indigestión y acidez estomacal
¿Cuáles son mis opciones de tratamiento?
Las opciones de tratamiento incluyen:
Cirugía
La cirugía para extirpar el cáncer se puede hacer sola si la enfermedad se encuentra en etapas tempranas, o en combinación con otros tratamientos si la enfermedad está avanzada. Si el cáncer es un tumor pequeño confinado a la primera capa del revestimiento del esófago, el cirujano podría extirpar el tumor y una pequeña cantidad de tejido sano circundante (denominado margen).
En los casos más avanzados se podría extirpar parte del esófago. En una esofagectomía, se extirpa la parte del esófago que contiene el tumor junto con los ganglios linfáticos cercanos, y se reconecta el esófago remanente al estómago del paciente o a parte del tracto gastrointestinal (GI). En una esofagogastrectomía, se extirpan la parte enferma del esófago, los ganglios linfáticos cercanos, y parte del estómago.
Tratamiento endoscópico
Los tratamientos endoscópicos, que son utilizados para tratar pre-cánceres y cánceres del esófago en etapas tempranas, y para el alivio del dolor (llamado tratamiento paliativo), incluyen:
- Resección endoscópica de la mucosa: en este procedimiento se inserta a través de la garganta hasta el esófago, un tubo delgado llamado endoscopio. El endoscopio está equipado con una luz, una cámara de video y otros instrumentos que se utilizan para eliminar tejido canceroso del esófago.
Quimioterapia: este tratamiento utiliza sustancias o medicamentos para matar las células cancerosas, o para detener la división de las células cancerosas. La quimioterapia se puede utilizar antes o después de la cirugía para el cáncer de esófago. La quimioterapia también se utiliza para ayudar a aliviar los síntomas cuando el cáncer de esófago se ha diseminado más allá del esófago (ha formado una (metástasis).
Terapia con anticuerpos monoclonales (también llamada terapia dirigida): un pequeño grupo de cánceres de esófago tienen una cantidad muy elevada de una proteína llamada HER2 en la superficie de sus células. Un medicamento conocido como trastuzumab (Herceptin) es un anticuerpo monoclonal que se une a la proteína HER2 en las células cancerosas e interfiere con la capacidad de las células cancerosas para crecer. Esta terapia dirigida se puede combinar con la quimioterapia.
Radioterapia: Este tratamiento para el cáncer utiliza rayos X de alta energía u otros tipos de radiación para matar células cancerosas.
- Los pacientes con cáncer de esófago pueden ser tratados con radioterapia de haz externo, en la que haces de rayos X de alta energía generados por una máquina externa al paciente son dirigidos hacia el tumor y hacia los ganglios linfáticos cancerosos. Los tipos de radiación utilizada para tratar a los pacientes con cáncer de esófago incluyen los fotones (rayos X y rayos gamma) y los protones mediante la terapia de protones.
La radioterapia generalmente se combina con la quimioterapia y con la cirugía para tratar a los pacientes con cáncer de esófago, y se utiliza frecuentemente en los pacientes que no son candidatos para la cirugía. Para los pacientes que se someten a un tratamiento quirúrgico para el cáncer de esófago, se podría utilizar la radioterapia antes de la cirugía para ayudar a reducir el tamaño del cáncer (llamado tratamiento neoadyuvante) o después de la cirugía, para destruir todas las células cancerosas restantes (llamada terapia adyuvante). También se puede utilizar para ayudar a controlar los síntomas y complicaciones de la enfermedad avanzada, incluyendo el dolor y el crecimiento tumoral que impide que los alimentos pasen al estómago.
¿Qué sucede durante la radioterapia?
Antes de comenzar la radioterapia se podría insertar una sonda de alimentación dentro del esófago de algunos pacientes que no pueden tragar. Este tubo, llamado stent esofágico, hace que el esófago permanezca abierto.
El proceso de tratamiento de radioterapia de haz externo comienza con la simulación y la planificación del tratamiento.
El objetivo de la simulación es determinar la ubicación del paciente para el tratamiento diario, y la construcción de dispositivos que ayudarán al paciente a permanecer en dicha posición. Se podrían construir moldes del cuerpo, máscaras para la cabeza u otros dispositivos para ayudar a que el paciente permanezca inmóvil durante el tratamiento, y también se podrían hacer tatuajes o marcas temporarias en la piel para ayudar a ubicar al paciente en la posición precisa durante cada sesión del tratamiento.
Para la planificación del tratamiento se obtendrán imágenes por tomografía computarizada (TC), por tomografía por emisión de positrones (PET) y por resonancia magnética (RMN), para crear un mapa de la ubicación del cáncer y de los tejidos sanos circundantes. Con estas imágenes y sofisticadas herramientas de planificación del tratamiento, un equipo de profesionales que incluye un dosimetrista, un radiofísico y un radioncólogo desarrollan un plan de tratamiento que administrará al tumor la dosis de radiación apropiada, mientras se reduce al mínimo la exposición de los tejidos circundantes normales.
Se puede comenzar el tratamiento luego de que se hayan completado la simulación y la planificación.
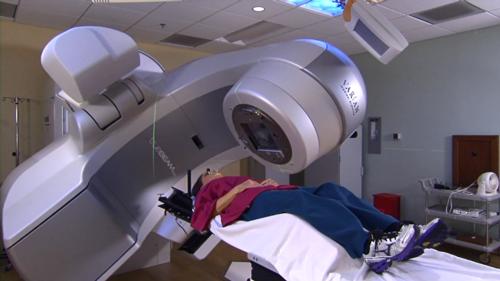
La radioterapia de haz externo con rayos X de alta energía generalmente se administra desde una máquina llamada acelerador lineal. Se utilizan varias técnicas para administrar la EBT, que incluyen la radioterapia conformacional tridimensional (3D-CRT), la radioterapia de intensidad modulada (IMRT) y la radioterapia guiada por imágenes (IGRT).
- La 3D-CRT ajusta en forma más precisa la radiación al tumor, permitiendo la administración de una dosis más alta de radiación.
- La IMRT utiliza dispositivos especiales llamados colimadores para regular la intensidad de los haces de radiación, permitiendo que diferentes áreas de un tumor y de los tejidos cercanos reciban diferentes dosis de radiación.
- La IGRT se utiliza frecuentemente en combinación con la IMRT para administrar dosis de radiación precisas a un tumor maligno, o incluso a áreas específicas dentro del tumor.
La radioterapia con haz externo también puede ser administrada usando haces de una partícula con carga llamada protón, que generalmente son generados por una máquina llamada ciclotrón.
Antes de cada sesión de radioterapia se le pedirá al paciente que se ponga una bata. Luego, se coloca al paciente en el sillón de tratamiento, exactamente en la misma posición usada durante la simulación utilizando los dispositivos de inmovilización. El terapeuta sale de la habitación y enciende el acelerador lineal desde afuera.
Los pacientes reciben la radioterapia durante una serie de tratamientos ambulatorios durante varias semanas. El diagnóstico del paciente determina la duración total del tratamiento. Cada sesión de tratamiento dura menos de una hora, de la cual, la mayor parte del tiempo se destina al posicionamiento del paciente.
¿Cuáles son los posibles efectos secundarios de la radioterapia?
El tratamiento con radiación puede causar efectos secundarios. Estos problemas podrían deberse al tratamiento en sí mismo o al daño causado por la radiación en las células sanas en el área de tratamiento.
El número y la gravedad de los efectos dependerán del tipo de radiación, la dosis, y de la parte del cuerpo que esté siendo tratada. Hable con su médico y/o enfermero para que ellos puedan ayudar a controlarlos.
La radiación puede causar efectos secundaros tempranos y tardíos. Los efectos tempranos suceden durante o inmediatamente luego del tratamiento. Generalmente desaparecen dentro de unas pocas semanas. La piel en el sitio de tratamiento podría volverse sensible, roja, irritada, o hinchada. Otros cambiso incluyen sequedad, picazón, descamazón y llagado.
Dependiendo del área que esté siendo tratada, otros efectos secundarios podrían incluir:
- pérdida de pelo en el área de tratamiento
- problemas en la boca y dificultad en tragar
- problemas en comer y en la digestión
- diarrea
- nausea y vómito
- dolores de cabeza
- sensibilidad e hinchazón en el área del tratamiento
- cambios urinarios y en la vejiga
Los efectos secundarios tardíos podrían ocurrir meses o años luego del tratamiento. Si bien por lo general permanentes, son raros. Incluyen:
- cambios cerebrales
- cambios en la columna vertebral
- cambios pulmonares
- cambios hepáticos
- cambios en el colon y el recto
- infertilidad
- cambios en las coyunturas
- linfedema
- cambios en la boca
- cáncer secundario
Existe un pequeño riesgo de desarrollar cáncer debido a la radioterapia. Luego del tratamiento, su radioncólogo lo evaluará regularmente para ver si se presentan complicaciones y cánceres nuevos o recurrentes.
Las personas que reciben radioterapia pueden experimentar efectos secundarios tempranos o agudos durante el curso del tratamiento. También pueden experimentar efectos secundarios crónicos o a largo plazo, meses o incluso años después de haber finalizado el tratamiento. Los efectos secundarios varían de persona a persona y podrían depender de la salud del paciente en general, de la parte del cuerpo que ha sido sometida al tratamiento, de la dosis diaria de radiación, de la dosis total de radiación administrada durante el tratamiento, y de otros tratamientos (como la quimioterapia) que se podrían estar recibiendo al mismo tiempo.
Los pacientes sometidos al tratamiento de radiación de haz externo suelen experimentar, poco tiempo después de comenzar el tratamiento, dolor y dificultad al tragar. Esto ocurre debido a que la radiación está matando las células del revestimiento del esófago, causando una reacción similar a una quemadura solar. Es importante que durante este período los pacientes tomen agua en abundancia, y que satisfagan las necesidades nutricionales que pudieran tener. Cuando los pacientes no pueden obtener una adecuada nutrición e hidratación, podría ser necesario insertar una sonda de alimentación, antes o durante el tratamiento de radiación, hasta que el paciente recupere la capacidad de tragar. Una vez completado el tratamiento, el dolor generalmente desaparece en unas pocas semanas.
Otros efectos secundarios comunes de la terapia con radiación incluyen:
- fatiga
- cambios de la piel que incluyen sequedad, picazón, descamación y formación de ampollas
- diarrea
- sequedad en la boca y otros problemas en la boca
- fatiga extrema
- náuseas (especialmente si se aplica tratamiento en el abdomen)
- inflamación en la zona tratada, como ser dificultad para tragar, tos o la sensación de falta de aire como resultado de la radiación en el pecho
- dolor, con o sin dificultad para tragar
- disminución de la cantidad de glóbulos rojos que puede conducir a una mayor fatiga, un aumento del riesgo de infección, y hematomas
- pérdida de cabello en la zona de tratamiento
La mayoría de estos efectos secundarios desaparecen dentro de un plazo de dos meses después de terminada la radioterapia.
Los efectos secundarios tardíos o a largo plazo pueden ocurrir seis meses o más después de que se haya completado la radioterapia. Que un paciente experimente o no efectos secundarios a largo plazo dependerá de la zona del cuerpo tratada con radioterapia, de otros aspectos del tratamiento contra el cáncer, y de los factores de riesgo individuales para ese paciente. La radioterapia para el cáncer de esófago puede causar una estenosis (estrechamiento) en el esófago, que podría requerir de un tratamiento adicional. Otros posibles efectos secundarios a largo plazo incluyen:
- fibrosis (la sustitución de tejido normal con tejido cicatricial que conduce a la restricción del movimiento de la zona afectada)
- daño en los intestinos, causando diarrea y sangrado
- infertilidad
- daños cardíacos o pulmonares causados por la radioterapia del pecho, que posiblemente lleve a problemas respiratorios y dificultad para respirar
- problemas de la tiroides o irritación del esófago causado por la radioterapia del cuello
- dolores de cabeza y problemas con la pérdida de memoria, cambios de personalidad, y problemas de concentración causados por la radiación en la cabeza
- el desarrollo de otro cáncer más adelante en la vida, llamado cáncer secundario
Los pacientes deben conversar con sus respectivos médicos, antes y durante el tratamiento, acerca de los efectos secundarios que se pueden anticipar, y sobre las formas de minimizarlos.
¿Existen nuevos desarrollos para el tratamiento de mi enfermedad?
- Nuevas modalidades de diagnóstico por imágenes, tales como el ultrasonido endoscópico, el PET-CT, y la endomicroscopía laser confocal con sonda (una técnica que permite obtener vistas microscópics en tiempo real del esófago), están mejorando la detección del cáncer de esófago.
- Los avances en las técnicas de resección quirúrgica para el cáncer de esófago están ofreciendo mejores resultados para los pacientes. La utilización de las técnicas mínimamente invasivas, como la resección endoscópica de la mucosa, están mejorando las tasas de supervivencia de la enfermedad.
Esta página fue repasada en 2018-09-05